Obesidade
Obesidade é uma doença por acúmulo excessivo de gordura no corpo. Não é uma questão estética, mas um problema sério de saúde. Ela aumenta muito os riscos de doenças do coração, diabetes, hipertensão, problemas ortopédicos e até alguns tipos de câncer. Ela surge quando ingerimos mais calorias que que conseguimos queimar com exercícios e nossas atividades diárias.
Alguns fatores podem levar a obesidade, como:
Hereditários: Os genes que recebeu de seus pais determinam como seu corpo transforma alimento em energia, como regula seu apetite ou mesmo queima calorias em exercícios. Afora isto, hábitos familiares na alimentação e de atividades físicas tendem a ser repetidos pelos filhos
Estilo de vida: dieta calórica com consumo frequente de lanches, doces, sorvetes, refrigerantes e em especial bebidas alcoólicas. A falta de atividade física, em especial por permanecer longos períodos sentado no computador ou vendo televisão levarão ao acumulo de gordura.
Doenças: Síndrome de Prader-Willi, Síndrome de Cushing e outras. Problemas ortopédicos podem também levar a inatividade e ganho de peso.
Social: Fatores sociais e econômicos
Idade: mudanças hormonais e menor atividade física
Outros fatores: gestação, parar de fumar, problemas com sono, stress e outros.
COMPLICAÇÕES DECORRENTES
Pessoas com obesidade apresentam riscos maiores de: doenças cardíacas, infarto, hipertensão, diabetes tipo 2, problemas digestivos, ginecológicos, ortopédicos, sexuais, apneia do sono, vários tipos de câncer e até mesmo risco aumentado de morte por Covid 19.
A obesidade determina perda de qualidade de vida, agravamento ou aparecimento de quadro depressivo, isolamento social, problemas sexuais, incapacidade para inúmeras atividades, limitações no trabalho, problemas de locomoção e até mesmo dificuldade para higiene pessoal.
A indicação de tratamento cirúrgico da obesidade depende do Índice de Massa Corporal e também se o paciente já fez todo esforço possível para perder peso. O índice superior a 40kg/m2 (obesidade grau III) é considerado de alto risco e por este motivo leva o nome de obesidade mórbida e basta com indicação de cirurgia bariátrica. No entanto, pacientes com índice entre 35 kg/m2 e 40 kg/m2 (obesidade grau II) se apresentar doenças que surgiram ou agravaram com o ganho de peso podem também ser levados ao tratamento cirúrgico. Por fim, aqueles que estão com índice entre 30 kg/m2 e 35 kg/m2 (obesidade grau I) só podem ser operados se tiverem diabetes tipo 2 de difícil controle.
Aprenda a Calcular seu IMC
Uma pessoa que tem 1,65m de altura e um peso de 110 kg. Calcula-se o peso dividido pelo quadrado da altura, portanto:
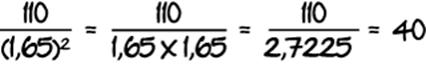
Cirurgia de obesidade por videolaparoscopia (cirurgia com câmera por pequenos orifícios)
A cirurgia da obesidade mórbida evoluiu bastante nos últimos anos e pode ser realizada quase sempre pelo novo método de cirurgia com auxilio de micro câmera (videolaparoscopia). Este método é internacionalmente o mais recomendado por ser o menos invasivo. O método por corte na barriga (laparotomia) aumenta os riscos de complicações, em especial, com a parede abdominal, como seromas ou hérnias; além de ser mais doloroso e determinar grande cicatriz prejudicando resultado estético.
Nosso grupo introduziu a cirurgia de obesidade por videolaparoscopia no final de 1999 com pioneirismo em Campinas e, enorme sucesso nos mais diferentes graus de obesidade, beneficiando enormemente nossos pacientes ao longo destas décadas
A cirurgia bariátrica (de obesidade) proporciona maior redução de peso no primeiro mês, seguida de perda moderada mensal ao longo de 12 a 18 meses. Obtém-se assim uma perda efetiva de peso, eliminando os riscos inerentes a obesidade de forma duradoura.
A escolha da técnica ideal a ser definida em cada caso deve ser feita pelo cirurgião especialista em cirurgia de obesidade mórbida. Ele irá analisar seus dados pessoais e condição física para decidir qual será a técnica a ser empregada.
É muito importante que você saiba que a cirurgia não é um procedimento mágico. O paciente deverá modificar seus hábitos alimentares e passar a fazer exercícios diários como parte de sua vida. Aqueles que não aceitam e tão pouco cumprem com as determinações estabelecidas, embora possam no início perder bastante peso, ainda permanecem com este muito acima do ideal ou reganham peso após alguns anos.
A cirurgia tem demonstrado ser um tratamento eficaz e definitivo da obesidade mórbida. Consulte um especialista nestas cirurgias, pergunte tudo o que deseja saber, reflita alguns dias, discuta com seus familiares, depois tome a decisão que poderá ser a mais importante de sua vida.
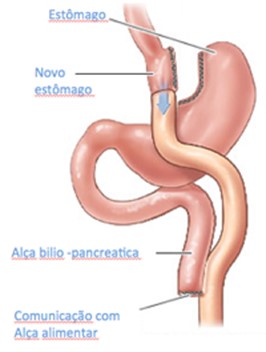
Cirurgia de redução gástrica e derivação gastro-jejunal por grampeamento (bypass)
Nesta cirurgia, o estômago é dividido por grampeamento e unido a um local mais baixo do intestino. Isto permite comer pouco, não sentir fome por várias horas e ainda absorver apenas parte do alimento ingerido.
Esta cirurgia implica em riscos um pouco mais elevados pois dependem da boa cicatrização das emendas internas. Ela é reconhecida mundialmente como um dos mais efetivos métodos de tratamento cirúrgico da obesidade mórbida.
A técnica mais moderna para sua realização é por via laparoscópica (método cirúrgico onde evita-se os tradicionais cortes, realizando-se apenas pequenas incisões por onde entram uma micro câmera e instrumentos com calibre de 5 a 10 milímetros). Isto reduz o trauma à parede abdominal, diminuindo muito a dor e as complicações com o corte, reduzindo o tempo de internação e proporcionando também importante benefício estético.
O bypass (que em inglês significa desvio), é considerado o padrão ouro para a cirurgia de tratamento da obesidade mórbida. É a cirurgia com o melhor equilíbrio entre riscos e benefícios para a maioria dos pacientes.
Na cirurgia, o estômago é reduzido de maneira a obrigar o paciente mastigar melhor os alimentos e naturalmente ingerir menor volume a cada refeição. Além disto, realiza-se um desvio intestinal, reduzindo assim em parte a absorção.
Isto traz dois componentes de perda de peso, um restritivo (o pequeno estômago restringe a quantidade de alimento a ser ingerida) obrigando o paciente a mastigar bem e o outro mal absortivo (apenas parte do que foi ingerido será absorvido).
Importantes modificações na produção de alguns hormônios como Grelina, GLP1, GLP2 e PYY (produzidos no estômago e intestinos) provocam a diminuição da fome, saciedade precoce e até mesmo o tratamento, na maioria das vezes, do diabetes tipo II (mesmo antes de ocorrer a esperada perda de peso).
Esta cirurgia que, tradicionalmente, era realizada por corte no abdome (laparotomia), passou a ser realizada, com enormes vantagens para os pacientes, por laparoscopia. A técnica da operação no interior do abdômen nada difere da tradicional cirurgia que é feita por laparotomia (via aberta), mas as vantagens da laparoscopia são claras e serão discutidas adiante.
Ela proporciona uma perda superior a 70% do excesso de peso inicial na grande maioria dos pacientes; podendo chegar a 100% se o paciente colaborar conforme a solicitação da equipe médica. Diferentemente dos regimes, a perda de peso pode ser sustentada com maior facilidade se o paciente optar por manter estilo de vida saudável. Além disso, ocorre resolução ou melhora de quase 95% das doenças associadas à obesidade mórbida, como hipertensão arterial, diabetes, dores em coluna, apneia do sono e refluxo gastresofágico.
Os benefícios da via laparoscópica vêm das pequenas incisões que são realizadas, causando pouca dor e possibilitando aos pacientes de levantar e andar logo algumas horas após a cirurgia, respirar mais facilmente e movimentar-se mais confortavelmente. Isto evita muitas complicações graves como tromboses (entupimento das veias nas pernas), embolias (coágulo que vai parar no pulmão) e pneumonias.
O tempo de permanência hospitalar é reduzido para 2 dias e, a maioria das pessoas podem voltar a suas atividades cotidianas após 5 a 7 dias.
Este método diminui enormemente as dores e complicações inerentes ao corte de cirurgia tradicional, como hérnia incisional (hérnia do corte), infecções, hematomas, deiscência (abertura do corte) e aderências internas.
Orientação médica após cirurgia de redução gástrica e derivação gastro-jejunal por grampeamento (bypass por videolaparoscopia)
Parabéns! Começa aqui sua vida nova. Para que tudo corra bem após a cirurgia, devemos nos cercar de alguns cuidados. Leia com atenção as informações abaixo. Seu novo estômago sofreu pontos e grampeamentos, será necessário que tome um remédio para diminuir a acidez. Tome Ésio 40 mg (Esomeprazol) 1 capsula dissolvida em um pouco de água 1 X dia, pela manhã, durante 6 semanas.
ANALGÉSICOS:
Sua cirurgia foi realizada por videolaparoscopia provocando pouca agressão mas, dor leve na barriga e no local do dreno (caso tenha sido usado) é normal nos primeiros dias. Habitualmente pior no primeiro dia, no entanto a maior parte dos pacientes não usam nenhum analgésico (remédio para dor) a partir do retorno ao lar.
No caso de dor use analgésico em gotas como os genéricos dipirona ou paracetamol(caso alérgico a dipirona) 40 gotas de 6 em 6 horas nomes comerciais: Lisador DIP, Novalgina, Magnopyrol, Maxiliv, Anador, Dôrico ou Tylenol.
Caso dor mais forte pode associar: anti-inflamatório sublingual como Toragesic 10 mg dissolver 1 comprimido na boca até de 6/6 horas ou ainda Feldene SL 20 mg comprimidos solúveis para dissolver na boca até no máximo de 12/12 horas. Atenção, se for alérgico não use anti-inflamatórios.
Lembre-se você passou por uma cirurgia e um pouco de dor ou desconforto é normal no pós-operatório, no entanto, caso as medicações acima não estejam resolvendo, procure seu médico na Gastrocamp telefone (19) 2042-2520, envie um WhatsApp para (19) 9 8850- 9889 ou entre em contato com nosso serviço no Centro Médico Campinas (19) 3789-5300.
DIETAS:
Deverá seguir as recomendações da nutricionista.
LAXANTES:
Caso seu intestino não funcione pelo período de cinco ou mais dias, poderá tomar um laxante suave como: Lactulona 20 ml de 12/12 horas (genérico) ou similar na forma líquida. Outra opção será usar um supositório de glicerina ou injetar uma bisnaginha de Minilax por via retal.
ATIVIDADES FÍSICAS:
Os seus cortes foram pequenos e não deverão apresentar problemas. A permanência na cama pode ser muito perigosa para os pacientes obesos pois aumenta os riscos de trombose, embolias ou mesmo pneumonias. Portanto : MEXA-SE. Ande, dentro de seu limite físico, sempre que puder. Caminhe de preferência no plano (lembre-se você ainda não perdeu peso), subidas e descidas podem danificar seus joelhos.
Não faça força ou carregue peso acima de 15 quilos no primeiro mês.
Dirigir, só quando se sentir seguro e confortável para que se evite acidentes. A sua cirurgia não corre riscos pois foi feita por laparoscopia (pequenos orifícios) e isto evitará os riscos de complicações como hérnias e etc.
A sua volta ao trabalho habitualmente pode se dar a partir do sétimo dia após a cirurgia (depende da atividade profissional).
CUIDADOS LOCAIS:
Os seus cortes estão cobertos com pequenos adesivos de micropore. Não é necessário fazer curativos. Pode tomar banho normalmente e secar com toalha. Caso as fitas adesivas se desprendam pode colocar outra por cima no local.
Os seus pontos deverão ser retirados pelo seu médico. Ligue para a Gastrocamp no telefone (19) 2042-2520 e marque um retorno para retirada de pontos ao término de aproximadamente 8 dias. Esteja seguro do dia e hora a comparecer na Clínica para evitar desencontros.
DÚVIDAS:
Se fizer uso de medicações para diabetes, hipertensão, arritmias ou outras, deverá discutir com o seu cirurgião se deverá voltar a tomar após retornar a sua residência e se deve mascerar o comprimido.
Caso tenha alguma dúvida, não deixe de entrar em contato com o seu médico. Se isto não foi possível, ligue para (19) 3789-5300 no Centro Médico Campinas. A telefonista ou a recepcionista do hospital irá localizar um dos médicos da equipe que possa lhe atender.
Gastrectomia Vertical ou Manga Gástrica
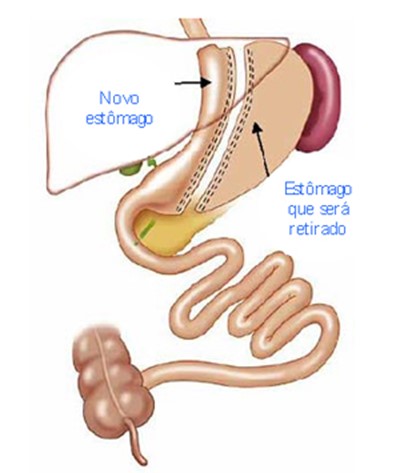
A gastrectomia vertical consiste na retirada de grande parte do estômago, deixando apenas um tubo estreito como canal para passagem do alimento. Descrita pela primeira vez como parte da cirurgia de derivação biliopancreática (duodenal switch).
A partir de 2003 começou a ser empregada isoladamente em pacientes superobesos para que, após perda de parte do excesso de peso, pudesse ser mais fácil realizar a segunda parte da derivação biliopancreática.
Observou-se no entanto que após um ano, com perda do excesso de peso ao redor de 50%, muitos pacientes já estavam satisfeitos com o resultado e deixaram de se submeter a segunda parte da cirurgia inicialmente proposta.
Aceita-se portanto que seja realizada em certas situações especiais como super-super obesidade, plaquetose, osteogênese imperfeita, tumores estromais gástricos, polipose gástrica, distúrbios psicológicos ou especialmente na anemia ferropriva severa (por deficiência de ferro), onde a manutenção do duodeno no trânsito diminui os problemas com a absorção do ferro, cálcio e vitamina B12.
