Hérnia de Hiato
Hérnia de Hiato e
Doença do Refluxo Gastroesofágico
Definição: Doença do refluxo gastroesofágico é uma afecção digestiva crônica que ocorre quando o conteúdo do estômago (ácido ou não) volta para o esôfago, provocando sintomas locais (no próprio esôfago) ou em outros órgãos.
Sintomas: O sintoma mais típico é a sensação de queimação no peito (azia), às vezes subindo para o pescoço e garganta. Pode haver também refluxo alimentar ou de líquido. Podem ocorrer também: dor no peito, tosse seca, rouquidão ou dificuldade para engolir.
Causas: Quando você engole, o esfíncter inferior do esôfago – uma faixa circular de músculo ao redor da parte inferior do esôfago – relaxa para permitir que os alimentos e líquidos possam passar para seu estômago. Em seguida, ele fecha novamente, impedindo que o conteúdo gástrico volte. No entanto, se esta válvula relaxa anormalmente ou enfraquece, o ácido do estômago pode retornar para o esôfago, causando os sintomas.
A cirurgia do refluxo gastroesofágico apresenta ótimos resultados a longo prazo. A grande maioria dos pacientes operados mantem o controle adequado do refluxo mesmo muitos anos após a cirurgia.
Em alguns casos, por diferentes razões, há eventualmente a necessidade de reoperação. Esta reoperação pode ser por retorno dos sintomas de refluxo, por retorno da hérnia de hiato ou por dificuldade de engolir alimentos.
Nosso grupo também tem uma das maiores experiências nacionais nesses casos de reoperação, que podem ser feitas por videolaparoscopia ou, mais modernamente, por cirurgia robótica.
Exames:
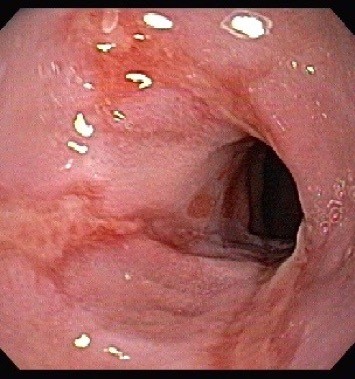
1) Endoscopia Digestiva Alta
Este é o exame inicial para a grande maioria das queixas digestivas. No caso da doença do refluxo, a endoscopia é também o primeiro exame a ser pedido. Ela pode confirmar o diagnóstico de refluxo e de outras doenças do esôfago e estômago que podem simular o refluxo gastroesofágico. Endoscopia serve também para classificar os graus da doença do refluxo e suas complicações como estenose ( estreitamentos), ou esôfago de Barrett.
2) Manometria de Alta Resuloção
A manometria não se presta para o diagnóstico da doença do refluxo propriamente dita mas é muito importante para avaliar a função do esôfago. É especialmente útil nos casos que, além dos sintomas de refluxo, há alguma dificuldade na passagem dos alimentos da boca até o estômago, o que nós, médicos, chamamos de Disfagia ou quando há dor no peito que em que o cardiologista já afastou causas cardíacas
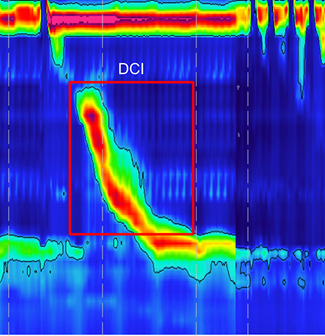
3) pH-metria
É um exame que confirma o refluxo gastroesofágico, nos casos em que a endoscopia não dá o diagnóstico de certeza.
Ë feito através da introdução de uma sonda bem fina pela naria, que é posicionada no esôfago. Esta sonda permanece com o paciente por aproximadamente 24 horas, conectada a um aparelho que registra a acidez.
O esôfago não produz ácido, e seu pH é superior a 4. Quando o pH cai abaixo de 4, define-se o refluxo gastroesofágico. O exame relaciona diretamente a presença de refluxo ácido com as queixas que o paciente apresenta.
Por muitos anos foi considerado o padrão-ouro para o diagnóstico da DRGE
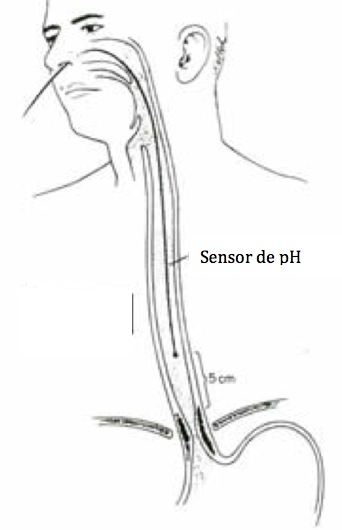
4) Impedancio pH-metria
Este exame é muito similar à pH-metria, com a diferença fundamental que o sensor não registra apenas a acidez, registra, através dos dados de impedância, os refluxos não ácidos e até refluxos gasosos.
É um exame que deve ser reservado para aqueles pacientes que têm sintomas persistentes de refluxo, mesmo com tratamento adequado e onde a pH-metria não mostrou refluxo ácido elevado.
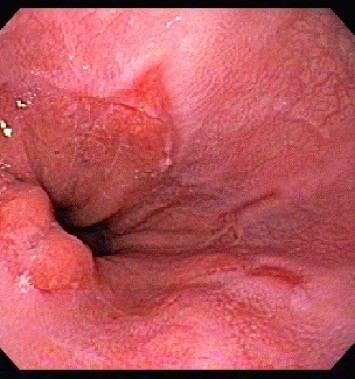
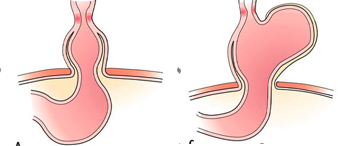
Hérnia de hiato
Hérnia de hiato é a migração da parte superior do estômago em direção do tórax. Esta migração ocorre pelo orifício natural existente no diafragma, chamado hiato – daí o nome hérnia de hiato.
A hérnia muda a dinâmica da transição esofagogástrica, diminuindo sua capacidade de conter o refluxo, então, é muito comum a associação de hérnia de hiato com refluxo gastroesofágico.
Complicações: Ao longo do tempo, a inflamação crônica no esôfago pode levar a complicações, incluindo:
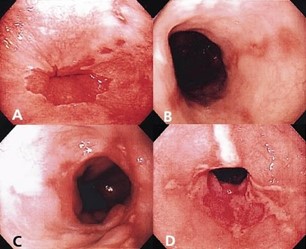
- Estreitamento do esôfago (estenose esofágica): Danos às células do esôfago inferior pela exposição prolongada ao ácido pode levar à formação de tecido cicatricial. O tecido cicatricial estreita a via alimentar, causando dificuldade de deglutição.
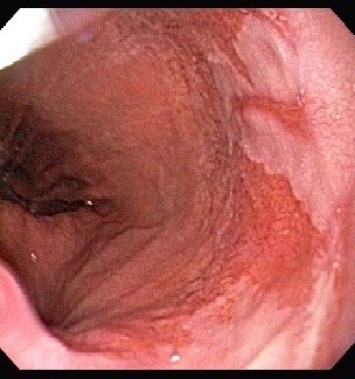
- Esôfago de Barrett: A exposição ao suco gástrico por vários anos pode levar à transformação do revestimento normal do esôfago em um revestimento diferente, com células intestinalizadas, que recebe o nome de Esôfago de Barrett. Esta transformação está associada a um risco aumentado de câncer de esôfago. O risco de câncer é baixo, mas seu médico irá recomendar exames regulares de endoscopia para procurar sinais precoces de alerta.
Mudanças do estilo de vida que podem contribuir para melhora dos sintomas: Manter um peso saudável: quilos em excesso podem exercer pressão sobre o abdome, empurrando para cima o conteúdo gástrico, provocando refluxo.
Evite alimentos que provoquem azia. Cada pessoa tem suas intolerâncias pessoais. Os alimentos que mais desencadeiam sintomas são: alimentos gordurosos ou fritos, chocolate, menta, alho, cebola, pimentão. Bebidas alcoólicas (em especial o vinho tinto), café, chá preto, refrigerantes e sucos ácidos também podem causar sintomas.
Não deite-se após uma refeição. Espere pelo menos 2-3 horas antes de deitar ou ir para a cama.
Eleve a cabeceira de sua cama. Uma elevação de cerca de dez centímetros pode prevenir o refluxo noturno. Colocar os blocos de madeira ou de cimento sob os pés de sua cama na extremidade da cabeça.
Não fume. Fumar diminui a capacidade do esfíncter inferior do esôfago para funcionar corretamente.
Tratamentos e medicamentos: Antiácidos podem proporcionar alívio rápido dos sintomas e estão indicados para sintomas esporádicos.
Os medicamentos utilizados atualmente para o tratamento da doença do refluxo são os inibidores da bomba de protons (IBP), que agem bloqueando as células que produzem o ácido gástrico, aliviando os sintomas e permitindo cicatrização das lesões.
A maioria DRGE pode ser controlada através de medicamentos, mas há situações em que a cirurgia está indicada para o tratamento.
Cirurgia do Refluxo Gastroesofágico
Nosso serviço no hospital Fundação Centro Médico Campinas, foi o pioneiro no interior de São Paulo em Setembro de 1992 e um dos primeiros no Brasil a realizar a cirurgia videolaparoscópica para corrigir o refluxo ou mesmo a hérnia do hiato.
A cirurgia por videolaparoscopia é feita por 5 pequenos orifícios, de 5 e 10 mm no abdome. Como qualquer cirurgia laparoscópica é pouco dolorosa e, em geral, após uma semana o paciente já pode retomar suas atividades cotidianas, trabalhar e dirigir, tudo com moderação, é claro.
Como uma nova barreira antirrefluxo (válvula) é confeccionada, a passagem do alimento por esta região é mais difícil no início devido ao edema (inchaço), devendo o paciente seguir uma orientação alimentar.
Pudemos desde então realizar esta cirurgia em milhares de pacientes com excelentes resultados. Seguros e satisfeitos com a técnica aprimorada em nosso serviço ao longo dos anos, divulgamos e ensinamos um número incontável de colegas cirurgiões em todo o Brasil e mesmo em diversos outros países; beneficiando com isso um número ainda maior de pacientes .
Orientação médica após cirurgia de esofagite de refluxo (hérnia de hiato) por videolaparoscopia
ANALGÉSICOS:
Sua cirurgia foi realizada por videolaparoscopia provocando pouca agressão à parede abdominal, mas internamente ela se assemelha a tradicional podendo provocar-lhe uma pressão no peito ao respirar profundamente ou mesmo dor nos ombros de intensidade variável.
No caso de dor use analgésico em gotas como os genéricos dipirona ou paracetamol (40 gotas de 6 em 6 horas) nomes comerciais: Lisador Dip, Novalgina, Magnopyrol, Maxiliv, Anador, Dôrico ou Tylenol.
Caso tenha dor mais forte pode associar: antinflamatório solúvel Nimesulid 100mg (1 comprimido diluído em 1/2 copo d’agua de 12/12h.), intercalado com o outro analgésico comum já previamente citado. Outra opção seria usar anti-inflamatório sublingual como Toragesic 10 mg dissolver 1 comprimido na boca até de 6/6 horas ou ainda Feldene SL 20 mg comprimido sublingual para dissolver na boca até no máximo de 12/12 horas.
Atenção, se for alérgico não use anti-inflamatórios.
Lembre-se você passou por uma cirurgia e um pouco de dor ou desconforto é normal no pós-operatório, no entanto, caso as medicações acima não estejam resolvendo, procure seu médico na Gastrocamp (19) 2042-2520 ou pelo WhatsApp (19) 98850-9889, ou entre em contato com nosso serviço de urgência no Centro Médico Campinas (19) 3789-5300.
DIETAS:
Sua cirurgia atua no caminho por onde passa o alimento, determinando naturalmente algum grau de inflamação (inchaço) entre o esôfago e estômago. Isto irá melhorar ao longo das primeiras semanas. Neste período haverá dificuldade para ingerir alimentos. É necessário que siga corretamente as orientações abaixo para evitar que algum alimento pare no esôfago, lhe ocasionando dor ou desconforto intenso no peito, exigindo que regurgite a comida ou mesmo que procure o hospital de urgência para retirar o alimento por endoscopia.
Lembre-se que no início parecerá que seu estômago ficou pequeno e para não passar mal, deverá comer pequenas quantidades, mais vezes por dia (não é necessário passar fome, mas é comum emagrecer um pouco).
Caso sinta-se empanzinado após comer, não se deite, procure caminhar que o alimento passará do estômago para o intestino e você se sentirá melhor.
Evite líquido gelado (água gelada, chá gelado, sorvetes, etc.) isto poderá lhe provocar soluços com algum desconforto.
Coma bem devagar, mastigando muito bem os alimentos. Faça do horário da refeição um horário sagrado. Se comer com pressa poderá passar mal.
Tome líquido aos pequenos goles, senão não passará facilmente pelo local da cirurgia e poderá voltar causando regurgitação com desconforto.
Primeira semana: (dieta liquidificada ou “dieta da colher”)
Inicie sempre com alimentos líquidos ou cremosos. Isto significa que poderá tomar água, chá, suco de fruta, vitamina, gelatina, flan, danone, yogurte, etc. Evite tomar leite em excesso, pois poderá provocar-lhe muitos gases intestinais.
Poderá também tomar sopas ou caldos de legumes, batata, mandioca, mandioquinha, cará, cenoura, ervilha, abóbora, macarrão, etc. Poderá também acrescentar carne (músculo) bem cozida nas sopas e sempre bater tudo no liquidificador. Se preferir, pode coar após bater no liquidificador.
Preparações como purê de legumes, batata, cenoura, mandioquinha, papas de frutas (mamão, pêra mole, banana cozida, maça cozida, etc.) e ainda ovo quente, fruta raspada com colher, a semelhança da alimentação de um bebê (sem dentes) podem também ser utilizados.
Segunda semana: (“dieta do garfo” )
Poderá agora comer alimentos úmidos que passem entre os dentes de um garfo. Isto significa que está ainda proibido de usar faca.
Poderá comer macarrão bem cozido com bastante molho (não seco) branco ou vermelho, arroz papa com caldo de feijão, legumes cozidos, filé de peixe cozido, nhoque cozido, suflês cremosos de legumes, suflês de espinafre ou cenoura, etc.
Terceira e Quarta semana: (“dieta da faca”)
Poderá agora comer alimentos sólidos, mas de preferência bem úmidos. Use a faca para cortar os alimentos em pequenos pedaços e mastigue muito bem, sempre comendo menor quantidade mais vezes ao dia.
Inicialmente, poderá introduzir carne bem cozida ou assada de frango ou mesmo carne moída de vaca. Aumente progressivamente a textura dos alimentos, mas sempre com os cuidados acima. Caso passe bem, na Quarta semana pode experimentar strognoff de carne ou de frango, tortas de carne ou de frango, etc.
Reserve a carne vermelha em pedaço ou ainda bife de vaca, bisteca bovina, picanha, bife de alcatra, para somente um mês após a cirurgia. Estes alimentos são muito fibrosos e deverão ser muito bem mastigados para passarem na área em cicatrização.
Evite também de comer pizza ou pão seco até um mês completo de cirurgia.
LAXANTES:
Este tipo de dieta poderá provocar prisão de ventre. Caso seu intestino não funcione pelo período de dois ou três dias, poderá tomar um laxante suave como: Lactulona 20 ml de 12/12 horas (genérico) ou similar na forma líquida. Outra opção será usar um supositório de glicerina ou injetar uma bisnaginha de Minilax por via retal.
É muito comum os gases intestinais incomodarem após a cirurgia. Evite o açúcar, leite, creme de leite, bolos, chocolates ou doces e, use : Dimeticona (genérico) ou Luftal gotas (30 gotas até 3 vezes por dia).
É muito aconselhável o uso do luftal em especial na primeira semana para evitar os gases. Ajuda bastante se puder caminhar.
ATIVIDADES FÍSICAS:
Os seus cortes foram pequenos e não deverão apresentar problemas, mas lembre-se que foram realizados pontos internos que precisam cicatrizar.
Não faça força ou carregue peso acima de 10 quilos, pois a hérnia de hiato pode voltar.
Poderá e deve caminhar à vontade, pois isto não lhe fará mal. Em especial, após alimentar-se, lhe fará muito bem andar.
Não pratique esportes pelo período de até 3 meses após a cirurgia pois isto aumentará a pressão na área operada podendo danificá-la. Não faça abdominais pois a pressão poderá provocar a recidiva da doença.
Poderá dirigir à medida que isto não lhe provoque dor. Em geral a partir do terceiro dia de pós- operatório isto é possível sem problemas.
CUIDADOS LOCAIS:
Os seus cortes estão cobertos com pequenos adesivos de micropore. Não é necessário fazer curativos. Pode tomar banho normalmente e secar com toalha. Caso as fitas adesivas se desprendam, não é necessário colocar outra no local.
Os seus pontos deverão ser retirados pelo seu médico. Ligue para a Gastrocamp no Telefone (19) 2042-2520 e marque um retorno para retirada de pontos e/ou dos adesivos ao término de aproximadamente 8 dias. Esteja seguro do dia e hora a comparecer na Clínica para evitar desencontros.
Dúvidas
Se fizer uso de medicações para diabetes, hipertensão, arritmias ou outras, poderá voltar a tomar após retornar a sua residência (se tiver opção, de sempre preferência a medicamentos na forma líquida ou solúvel ou ainda macerado). Discuta isto com o seu médico.
Caso tenha alguma dúvida, não deixe de entrar em contato com o seu médico. Se isto não foi possível, ligue para (19) 3789-5300 ( procure pelo plantão de cirurgia do Centro Médico Campinas). A telefonista ou a recepcionista do hospital irá localizar um dos médicos da equipe que possa lhe atender.